О вреде холестерина сегодня слышал каждый, но далеко не все люди знают, что вещество бывает вредным и полезным, а данные лабораторных анализов нужно правильно оценивать.
Основная информация про холестерин
Холестерин – это сложный жир, который входит в состав всех клеточных стенок живых организмов, берет участие в синтезе жизненно необходимых веществ. Много вещества человек получает из еды, приличная его часть синтезируется печенью.
Сложные жиры для здоровья не вредны, вопрос в количествах – их не стоит употреблять слишком много. Хороший холестерин еще обозначают как ЛПВП. Плохое вещество в крови обнаруживается в виде крупных частичек ЛПНП. Они могут закупоривать сосуды в результате выпадения в осадок. Норма холестерина всегда определяется индивидуально, зависит от роста, возраста, пола, веса и особенностей организма. У детей показатель всегда меньше, чем у взрослых, в целом вывести единую универсальную формулу нельзя – интерпретацией результатов должен заниматься врач с учетом сопутствующих факторов. Например, во время беременности параметры растут, и это нормально, а на фоне сахарного диабета, кардиологических патологий они будут ниже.
Если все-таки выделять усредненный показатель нормы, то это обычно 3.5-5 ммоль/л. Рост параметров считается отклонением от нормы, но нужно смотреть на особенности организма и сопутствующие хронические патологии. Превышение указанных значений не считается проблемой, если:
- Анализ делался в холодное время года.
- Врач определил соответствие параметров определенной фазе менструального цикла.
- Диагностику проходит беременная женщина.
- У пациента обнаружена онкология.
Одинаково опасен как высокий, так и низкий холестерин. Самостоятельно действительно сложно разобраться во всех нюансах, поэтому нужна помощь грамотного врача.
Пограничные нормы зависят и от пола пациента. Например, у женщин показатели находятся в непосредственной зависимости от гормональных процессов, а организм мужчины в большей степени склонен к накоплению холестерина в силу физиологических факторов.
В случае с детьми нужно внимательно следить за питанием, минимизировать количество жирных и вредных продуктов. Насыщенные жиры можно получать из красного мяса нежирных сортов, птицы и молочных продуктов.
Кто в группе риска
Показатели холестерина должны беспокоить всех людей, а не только тех пациентов, которые уже столкнулись с серьезными отклонениями от нормы. Ситуация склонна усугубляться с течением времени – сегодня проблем нет, но завтра они могут появиться банального из-за невнимательного отношения к своему здоровью и неправильного образа жизни.
В группе риска люди, которые:
- имеют негативную наследственность;
- ведут малоподвижный образ жизни;
- имеют избыточный либо дефицитный вес;
- употребляли лекарственные средства, провоцирующие рост либо снижение холестерина;
- имеют вредные привычки;
- испытывают дефицит мяса, творога и молока в рационе.
Для женщин возраст повышенного внимания – после 50 лет, для мужчин – уже с 40. Особое внимание показателям холестерина в крови должны уделять пациенты с нарушениями в работе сердца.
Способы нормализации показателей
Несущественные отклонения можно достаточно быстро и без лишних проблем привести в норму – главное своевременно обнаружить нарушение. Нормальный уровень холестерина – последствие здорового образа жизни, правильного питания, регулярных спортивных тренировок. Обязательно нормализуйте режим работы и отдыха, начните высыпаться. В меню для снижения холестерина нужно включить:
- молочные продукты низкого уровня жирности;
- овощи и разные салаты с ними;
- нежирные сорта мяса;
- хлеб с отрубями;
- цельнозерновые крупы;
- отварные яйца либо белковые омлеты;
- соки без сахара;
- сою в любом виде;
- фрукты.
При значительном повышении уровня холестерина только диеты для стабилизации ситуации будет недостаточно – рекомендована медикаментозная терапия. Обратитесь к специалисту – он даст рекомендации и по лечению, и по нормализации образа жизни для улучшения общего состояния.
При высоком холестерине нужно убрать из рациона сливочное масло и весь фаст-фуд, жирные сорта мяса. Подсолнечное масло при необходимости замените на оливковое. Если любите яйца, начните употреблять только белки. Полезно будет включить в рацион бобовые с высоким содержанием клетчатки, которые ускоряют выведение жирных кислот.
О пограничных нормах
Пограничные значения в результатах анализов относятся к условной норме, но на практике требуют повышенного контроля. На развитие атеросклероза указывают:
- приступы стенокардии;
- появление на лице желтых пятен;
- боли в ногах из-за сужения сосудов.
Поэтому следить за уровнем жирных кислот в крови нужно обязательно. Это позволит своевременно обнаружить проблему и принять меры в случае необходимости. Заметно улучшают состояние спортивные тренировки – они не только укрепляют сосуды, но и уменьшают холестерин.
Напоминаем, что бить тревогу нужно не только при высоком, но и при низком холестерине. Оба состояния одинаково опасны и чреваты серьезными неприятными последствиями для организма. Ориентироваться нужно на значения в таблице.
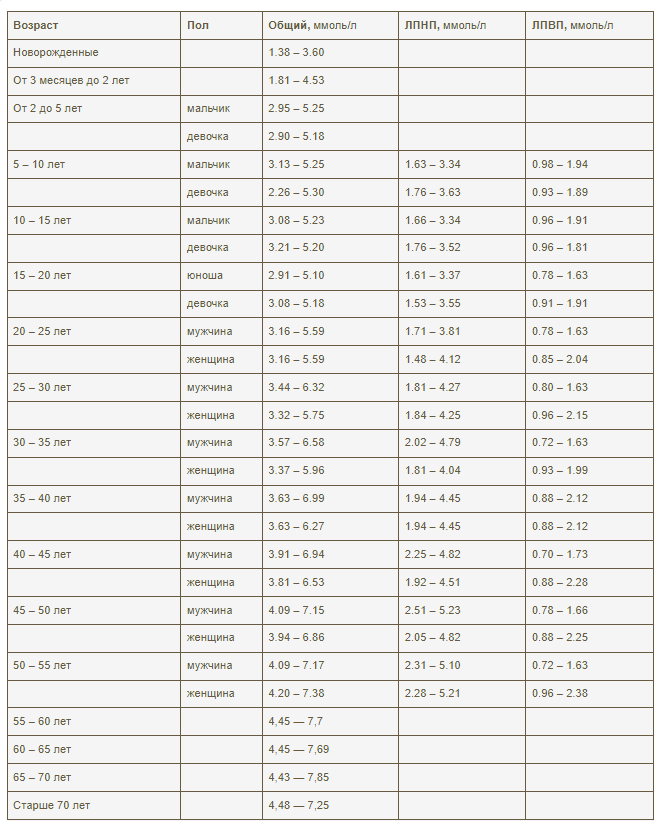
Роль холестерина в организме
Холестерин выполняет сразу несколько жизненно важных функций:
- Формирует клеточные мембраны, обеспечивает их эластичность, прочность и достаточную проницаемость.
- Участвует в синтезе кортизона – вещество отвечает за метаболизм, выработку стероидных гормонов, которые вырабатывают надпочечники, регулирует баланс кальция и фосфора.
- Обеспечивает необходимую защиту эритроцитов при контакте с гемолитическими ядами.
- Берет участие в синтезе половых гормонов, запускает цепочки последовательных реакций.
- Нормализует функционирование иммунной и нервной систем.
Хотя холестерин необходим для поддержания здоровья, его чрезмерное количество в крови чревато неприятными последствиями для самочувствия, повышает риски хронических заболеваний (особенно сердечно-сосудистых). Выработка хорошего холестерина происходит только организмом человека, получить его извне (например, с определенными продуктами) не выйдет.
Полезно знать. Первое время даже избыточное потребление холестерина не приводит к неприятным последствиям – ситуация балансируется за счет работы печени. Но со временем можно довести ситуацию до серьезного нарушения баланса.
Типы вещества
В крови в чистом виде холестерин присутствовать не может, поскольку он представляет водонерастворимое вещество. Обнаруживается оно в форме липопротеинов – комплексных белковых соединений, которые выполняют транспортную роль. Белки-транспортеры еще называют аполипопротеинами.
Категории вещества в организме:
- низкомолекулярное;
- высокомолекулярное;
- очень низкомолекулярное.
«Хороший» холестерин – это липопротеиды, имеющие высокую плотность. На их долю приходится от ¼ до 1/3 вещества. Функции – защита от сердечных приступов, содержание в крови должно быть 40 мг/дл и более. Важная задача хорошего холестерина – выведение из организма плохого вещества, переносимого в печень для дальнейшей метаболизации. То есть ЛПВП предотвращают атеросклероз и отвечают за очистку сосудистых стенок.
«Плохой» холестерин представлен липопротеидами низкой плотности (ЛПНП). Их избыточное содержание в крови приводит к формированию на стенках артерий бляшек. Частички достаточно крупные, обозначаются как LDL. Они отвечают за доставку хорошего холестерина в клетки.
Липопротеины очень низкой плотности – это условно «очень плохой» холестерин. Он представлен крупными частичками, отвечает за перенос липидов, холестерина и его эфиров, фосфолипидов, триглицеридов.
Ситуация у пациентов разных возрастов
Как мы уже писали выше, при определении нормы холестерина нужно учитывать широкий перечень факторов. Один из основных – это возраст.
Холестерин у взрослых
Стандартный здоровый диапазон составляет 3.6-5.0 ммоль/л. Согласно данным медицинской статистики, сегодня многие женщины и мужчины имеют повышенный уровень вещества – а это негативно влияет на здоровье в целом. Но врачи различают хороший холестерин от плохого вещества и напоминают о необходимости постоянно следить за содержанием данного компонента в крови.
Согласно данным статистики, каждый год в России сердечно-сосудистые патологии уносят жизни более 1 млн. людей. Причиной проблемы в большинстве случаев становится высокий холестерин – он провоцирует атеросклероз. Более половины неинфекционных заболеваний затрагивают сердце и сосуды, причем в зоне риска преимущественно работоспособное население. Атеросклероз, поражающий сосуды мозга, может провоцировать острый инсульт, а при образовании бляшек на внутренних поверхностях коронарных артерий – приводить к инфаркту миокарда и внезапной смерти.
Женщины
Пока женщина молодая, метаболические процессы в ее организме протекают быстро – это исключает повышение холестерина до опасных для здоровья пределов. Даже если девушка предпочитает жирную пищу, определенное время организм будет эффективно перерабатывать ее.
Но в юные годы повышенный холестерин тоже встречается. Это происходит на фоне сахарного диабета, проблем в работе эндокринной системы и печени. Для поддержки в этих ситуациях требуется контроль за состоянием печени.
После 30 лет у женщин норма холестерина в крови увеличивается. В этот период происходит замедление метаболизма и основных процессов в организме. Дополнительный рост показателей происходит и после 35, он выше у тех женщин, которые принимают оральные контрацептивы, курят. Сам организм не может избавляться от излишков вредных веществ так эффективно, как раньше, поэтому нужно пересмотреть и откорректировать рацион.
В 40-летнем возрасте и старше репродуктивная функция организма заметно снижается, уровень эстрогенов падает. Поскольку именно эстрогены выполняют важную роль в защите от высокого холестерина, уровень вещества может дополнительно вырасти. Но резкие скачки при нормальном здоровье исключены – следите за этим. В случае наступления менопаузы, во время которой эстрогенов становится намного меньше, чем раньше, холестерин часто резко повышается. Вообще с возрастом показатель склонен расти – это учитывается в референтных значениях лабораторий.
Особый контроль нужен во время беременности. Значительные отклонения от нормы способны нанести серьезный вред здоровью матери и малыша. Врачи уверены, что повышение уровня вещества в крови во время вынашивания беременности является нормой. Его вызывает гормональная перестройка и изменение интенсивности липидного обмена. Но любые резкие скачки – это уже не норма. Очень высокий плохой холестерин при беременности может приводить к развитию врожденных патологий сосудов, сердца у новорожденных. Поэтому во время вынашивания малыша, особенно если возраст превышает 30-35 лет, нужно регулярно сдавать анализы. При этом полностью убирать холестерин из рациона питания нельзя – это может спровоцировать резкое падение уровня вещества и предварительные роды.
Мужчины
В юношеском возрасте у мужчин обмен веществ максимальной интенсивный – постепенно в течение жизни эти показатели будут снижаться. Главное отличие мужского организма от женского состоит в отсутствии эстрогенов – защиты сосудов и сердца. Норма с годами постоянно растет, точный баланс зависит от широкого перечня факторов. Чрезмерное повышение показателей обычно вызывает неправильное питание с преобладанием тяжелой, жирной пищи. В группу риска выделяют курильщиков. Развитие атеросклероза становится максимально вероятным после 40 лет.
Важно. Очень многое зависит от образа жизни – заняться его корректировкой никогда не поздно.
Дети
Хотя значительный рост холестерина больше характерен для взрослых, у детей проблема тоже встречается. Скопление налета на артериальных стенках может начаться в детском возрасте, в подростковые годы появляются атеросклеротические бляшки.
Если по результатам анализов родителя (любого) холестерин выше нормы, есть большая вероятность, что ребенок получит проблему по наследству. Следите за массой тела, своевременно обращайтесь к эндокринологу за консультацией, если будет такая необходимость. Для проверки текущих показателей делают анализ крови на холестерин (его берут с 2-летнего возраста). Если данные обследования в норме, плановую проверку проводят спустя 3 года.
Кроме негативной наследственности, высокий холестерин провоцирует избыточная масса тела, артериальное давление и диабет. Для нормализации показателей применяют медикаментозные способы терапии, включая коррекцию образа жизни и схемы питания. Если ребенку уже исполнилось 8 лет, можно говорить о приеме лекарственных средств. Статины, назначаемые большинству взрослых, в детском возрасте применяются в исключительных ситуациях. Это объясняется достаточно агрессивным влиянием на организм и широким перечнем побочек. Растительные препараты можно принимать практически без ограничений.
Низкий холестерин: это нужно знать
Об опасности высокого холестерина говорится очень много, а низкого – нет. Нехватка полезного вещества приводит к ряду серьезных нарушений здоровья. Часто возникают проблемы в интимной жизни – вплоть до невозможности зачатия и сильного снижения либидо (хороший холестерин принимает участие в синтезе половых гормонов). Повышается вероятность нарушений эмоциональной сферы, особенно тяжелых депрессивных состояний и склонностей к суициду.
Растут риски развития:
- диабета;
- нарушений пищеварения;
- остеопороза;
- геморрагического инсульта.
Резкое снижение холестерина в крови провоцируют разные факторы, самый частый – патологии печени. Играет роль генетика, но самой главной причиной является неправильное питание. Если к росту холестерина приводит злоупотребление жирными, тяжелыми блюдами, неадекватные диеты, то голодание и анорексия вызывают падение уровня вещества. Определить норму и соответствие текущих показателей оптимальным значениям поможет анализ крови. Также можно ориентироваться на сопутствующие симптомы – например, увеличение лимфоузлов в размерах, слабость мышц, проблемы с рефлексами, депрессия, апатия или рост агрессивности.

хилак